|
TERAPIA CHIRURGICA
Lo sviluppo della senologia chirurgica moderna.
A cura di Salvo
Catania
25 luglio 2005 - ultima revisione: agosto 2008
La cura chirurgica del tumore della mammella
ha conosciuto nella storia della medicina tre momenti rivoluzionari
che hanno condizionato le scelte terapeutiche in maniera determinante.
Il primo risale addirittura al 1894, anno in cui una figura straordinaria
di scienziato, W. Halsted, ebbe il merito di abbattere la barriera
di rassegnazione che circondava la malattia ritenuta sino a quel
momento incurabile, portando alla ribalta un tipo di intervento,
la mastectomia radicale con svuotamento dei linfonodi ascellari,
praticato sino agli anni settanta del secolo scorso come unica opzione
chirurgica per la cura del tumore della mammella.
Tuttavia il successo dell’intervento demolitore e la sua accettazione
acritica, oltre a provocare esiti dolorosi ed invalidanti alle pazienti,
finì per provocare un blocco del pensiero
ed una sorta di rassegnazione tale da far stagnare la ricerca scientifica
per diversi decenni.
Fu l’Istituto dei Tumori di Milano, che negli anni settanta
aveva presentato all’Organizzazione Mondiale della Sanità
uno studio rivoluzionario, a iniziare a sviluppare un nuovo corso
della chirurgia conservativa della mammella. Tutti gli studi successivi
hanno dimostrato la base razionale di questa filosofia nel senso
che ormai è stata raggiunta la consapevolezza che la conservazione
della mammella, oltre ad essere importante in termini di impatto
sulla qualità della vita delle pazienti, non condiziona il
rischio di metastasi a distanza e di sopravvivenza globale rispetto
alla classica mastectomia radicale.
Pertanto l’intervento conservativo proposto all’attenzione
del mondo scientifico dal professor U. Veronesi (quadrantectomia
e svuotamento dei linfonodi ascellari) ha finito per diventare la
procedura chirurgica più praticata, in alternativa alla mastectomia
radicale, per i tumori diagnosticati in fase precoce.
Dal 1994 la chirurgia senologica ha proseguito il suo cammino presso
l’Istituto Europeo di Oncologia di Milano, sviluppando ulteriormente
il concetto di “conservazione” non solo della mammella
ma anche dei linfonodi ascellari.
L’asportazione dei linfonodi ascellari infatti non è
sempre necessaria essendo il rischio di metastasi ascellari strettamente
correlato alle dimensioni del tumore primitivo, che oggi viene identificato
in uno stadio sempre più precoce.
Con l’asportazione sistematica dei linfonodi si corre il rischio
di asportare inutilmente tessuto
linfatico che risulta al successivo esame microscopico frequentemente
indenne.
Inoltre, la rimozione dei linfonodi ascellari, può compromettere
la funzionalità dell’arto e aumentare il rischio di
effetti collaterali, senza tener conto del fatto che non è
logico asportare tessuto immunocompetente che aiuta le difese immunitarie.
Poiché non ci sono esami strumentali in grado di rivelare
prima dell’intervento un eventuale interessamento dei linfonodi,
senza asportarli, recentemente è stata messa a punto la cosiddetta
tecnica del linfonodo sentinella.
E’ noto che le cellule tumorali che si staccano dal tumore,
seguendo le vie linfatiche, migrano all’ascella passando da
uno o più linfonodi che sono posti “a sentinella”
del sistema linfatico della regione. Se questa stazione-sentinella
risulta sana è molto probabile che anche tutti gli altri
linfonodi siano indenni ed è pertanto inutile asportarli.
Come si fa ad identificare il linfonodo sentinella ? Utilizzando
una sostanza radioattiva, che viene iniettata prima dell’intervento
in prossimità del tumore.Questa sostanza segue la stessa
via linfatica seguita da eventuali cellule tumorali e viene bloccata
dal linfonodo sentinella.
In tal modo il linfonodo può essere identificato, mediante
una sonda rilevatrice di radioattività. La dimostrazione
intraoperatoria che il linfonodo sentinella è negativo consente
di risparmiare tutti i rimanenti linfonodi del cavo ascellare con
risultati cosmetici e funzionali più soddisfacenti. La nostra
Unità Operativa di Senologia esegue tale tipo di intervento
dal 1998 e applica la procedura del linfonodo sentinella quando
se ne presentano le indicazioni e cioè in oltre l’80%
dei tumori della mammella trattati.
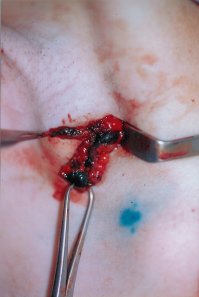 |
Linfonodo sentinella identificato con colorante vitale |
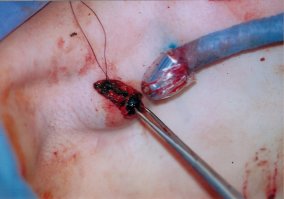 |
Linfonodo sentinella identificato con colorante e sonda rilevatrice di
Radioattività. |
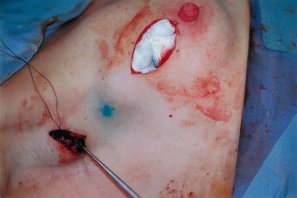 |
Quadrantectomia e incisione ascellare per identificazione del
Linfonodo sentinella |
|
|
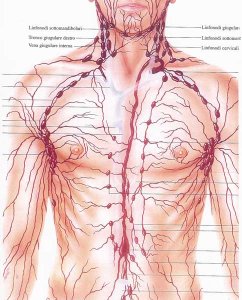 |
Anatomia dei linfonodi e vasi linfatici del torace e del collo e
collegamento con i linfonodi ascellari. |
|

